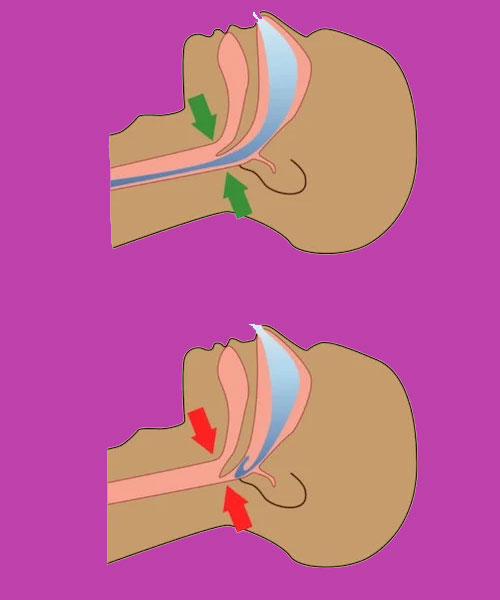
آپنه انسدادی خواب (OSA) در بین مردم بسیار شایع است و در تمام سنین رخ می دهد. این آپنه با انسداد راه های هوایی فوقانی در طول خواب، مشکل در تنفس، هیپوکسی متناوب و اختلال خواب شناخته می شود. گزینه های درمانی که از بسته شدن UA در طول خواب جلوگیری می کند عبارتند از فشار مثبت مداوم راه هوایی (CPAP، دستگاه های پیشرفت فک پایین، جراحی راه هوایی فوقانی (UA) و فک و صورت. در این مقاله برخی از جنبه های اپیدمیولوژیک بیماری های همراه در OSA را پوشش خواهیم داد.
تشخیص آپنه انسدادی خواب
بیمار OSA را می توان با علائم زیر تشخیص داد:
- اضافه وزن یا چاق
- خواب آلودگی در موقعیت های غیرفعال یا هنگام رانندگی
- تحت تاثیر فشار خون سیستمیک، دیابت نوع ۲ و دیس لیپیدمی
اگرچه ارتباط مکرر OSA با بیماری های متابولیک و قلبی عروقی هنوز در مرحله مطالعات اولیه است، نقش OSA به عنوان یک عامل خطر مستقل مدت هاست که به دلیل وجود عوامل آسیب زننده قوی مانند فشار خون بالا و چاقی بحث برانگیز باقی مانده است.
بیماری های قلبی و عروقی و مغزی

نقش OSA به عنوان یک عامل پاتوژنتیک در بیماری های قلبی عروقی و مغزی، درست مانند اثرات محافظتی بالقوه درمان CPAP، توسط بسیاری از مطالعات مورد بررسی قرار گرفته است.
OSA ممکن است خطر قلبی عروقی را از طریق مکانیسم های میانی متعددی افزایش دهد. این مکانیسم ها می توانند:
- هیپوکسی متناوب
- فعالیت عصبی سمپاتیک بالا
- فشار خون سیستمیک
- اختلال عملکرد سلول های اندوتلیال
- استرس اکسیداتیو
- التهاب
- آترواسکلروز تسریع شده
هیپوکسی مزمن متناوب همچنین میتواند برخی مکانیسمهای محافظتی را فعال کند، برای مثال از طریق ایجاد وثیقه عروق کرونر در بیماران مبتلا به بیماری ایسکمیک قلبی.
فشار خون سیستمیک
فشار خون سیستمیک بهترین بیماری قلبی عروقی مورد مطالعه در OSA است. مشکلات تنفسی در طول خواب با پیک های فشار خون بالا در انتهای آپنه و هیپوپنه و افزایش تغییرپذیری فشار خون همراه است.
یک رابطه دوز-پاسخ بین OSA و شدت فشار خون وجود دارد. بیماران OSA ممکن است فقط در هنگام خواب، یا در هنگام خواب و بیداری ، فشار خون بالا را نشان دهند، که با نظارت ۲۴ ساعته فشار خون را در جمعیت OSA بسیار توصیه می کند. فشار خون مقاوم نیز در بیماران OSA شایع است، برای مثال کنترل ناقص فشار خون در سه داروی ضد فشار خون. به طور کلی، با توجه به اثرات اندک CPAP بر فشار خون، درمان دارویی برای کنترل فشار خون در بیماران OSA با فشار خون بالا ضروری است.
بروز بیماری های قلبی عروقی و یا مرگ
نتایج مطالعات انجام شده ارتباط OSA درمان نشده با مرگ و میر کلی و قلبی عروقی را تایید کرده است. در بیماران درگیر با مداخله عروق کرونر از راه پوست، OSA با بروز حوادث قلبی عروقی در طول درمان همراه بوده است.
آریتمی ها
در بیماران OSA، آریتمی منظم است(به ویژه فیبریلاسیون دهلیزی یاAF) . مطالعات انجام شده در بیماران دارای دستگاههای دفیبریلاتور قلبی قابل کاشت (ICD) ، فراوانی ترشحات شبانه در OSA را در مقایسه با بیماران غیر OSA یا بیماران مبتلا به نارسایی مزمن قلبی و آپنه مرکزی نشان می دهند.
بیماری عروق مغزی
درمان CPAP ممکن است خطر سکته را کاهش دهد. با این حال، یک پیامد قلبی عروقی ترکیبی مانند سکته مغزی، به جای گزارش دادهها برای هر نوع رویداد، در بیشتر مطالعات استفاده شده است.RCT های موجود بر روی اثرات CPAP در بیماران مبتلا به سکته مغزی و OSA معمولا کوتاه مدت هستند و پذیرش کم درمان CPAP در بیماران مبتلا به OSA و سکته قبلی مشکل دیگری است که باید در نظر گرفته شود. متاآنالیز اخیر بر روی RCTها در یک جمعیت مشخص، بهبود عملکرد عصبی را در کاربران CPAP گزارش داده و باید بدانیم که ارزیابی اثرات محافظتی احتمالی CPAP بر بقای پس از سکته ضروری است.
بیماری های متابولیک
رابطه بین OSA و متابولیسم بسیار پیچیده است. OSA اغلب با چاقی همراه است که با متابولیسم انرژی مختل و التهاب بافت چربی مشخص می شود. از سوی دیگر، به نظر می رسد هیپوکسی متناوب شبانه بر متابولیسم گلوکز تأثیر می گذارد و OSA می تواند به طور مستقل در پاتوژنز اختلالات متابولیک کمک کند.
OSA و سندرم متابولیک
سندروم متابولیک یک حالت پیش دیابتی مرتبط با چاقی مرکزی و افزایش خطر قلبی عروقی است، که به عنوان MetS نیز شناخته می شود، در بیماران OSA بسیار شایع است. بر اساس مطالعات، OSA باید به عنوان یک سویه جدید از MetS در نظر گرفته شود. OSA ممکن است در پاتوژنز مقاومت به انسولین از طریق هیپوکسی متناوب و بی خوابی یا تکه تکه خوابیدن نقش داشته باشد. یک منطقه تحقیقاتی تازه با نقش میکروبیوتای روده در اختلالات متابولیک ناشی از هیپوکسی متناوب یا تکه تکه شدن خواب نشان داده شده است. مکانیسمهای پیچیده تعامل بین OSA/هیپوکسی متناوب، اختلال عملکرد سلولهای چربی و فعالسازی التهابی در بافت چربی بهترین موضوعات این تحقیق هستند.
نهایتا، همانطور که اشاره کردیم، در بیماران OSA، بیماری های همراه بسیار شایع است و OSA به عنوان یک محرک بالقوه برای آگاهی دادن از بدتر شدن آسیب مزمن اندام ظاهر می شود. این فرضیه ارتباط خطرناک بین OSA و بیماری های همراه با آن را توضیح می دهد. نقش محافظتی احتمالی درمان OSA هنوز نامشخص است، اما می تواند در بین فنوتیپ های بالینی مختلف بیماران OSA متفاوت باشد. باید بدانیم که در این مورد مطالعات هنوز در مراحل ابتدایی است. با این حال، برخی از دادهها در دسترس هستند که بسته به فنوتیپ OSA، پاسخهای متفاوتی را نشان میدهند.
یک از حوزه های تحقیقاتی جالب اخیر با نقش میکروبیوتای روده در اختلالات متابولیک ناشی از هیپوکسی متناوب یا خواب منقطع نشان داده شده است. علاقه مندان به مکانیسم های پیچیده تعامل بین هیپوکسی متناوب و OSA، اختلال عملکرد سلول های چربی، و فعال شدن التهابی در بافت چربی، به بررسی های گسترده در مورد این موضوع ارجاع داده می شوند. گر چه ممکن است یکی از تاثیرات مثبت درمان OSA بر اختلالات متابولیک بر اساس پیوندهای پاتوفیزیولوژیکی که در به آن اشاره شد باشد، اما درمان CPAP چربی شکمی یا
متغیرهای متابولیک را تغییر نمی دهد، مگر اینکه کاهش وزن همزمان اتفاق بیافتند. با این وجود، درمان کوتاه مدت CPAP به مدت ۸ ساعت در شب، مقاومت به انسولین را بهبود می بخشد، که نشان می دهد درمان طولانی مدت شبانه همراه با CPAP برای اصلاح متابولیسم گلوکز در OSA، احتمالاً از طریق کاهش فعال سازی سمپاتیک، نیاز باشد. فعالیت انسولین در جسم سباتی و مسیری مشترک که شامل هیپوکسی متناوب و متابولیسم است، یک فرضیه ی بیماری زای جالبی است که تأثیرات درهم تنیده و اختلال در متابولیسم گلوکز را توضیح می دهد.
OSA و دیابت
رابطه دوطرفه ی دیابت و OSA از منظر بالینی بسیار جالب است. درمان OSA ممکن است به جلوگیری از عواقب شدید دیابت کمک کند. اگرچه کنترل قند خون در طول درمان CPAP بر اساس متاآنالیزها بهبود نمی یابد، اما OSA درمان نشده در بیماران دیابتی با افزایش شیوع نوروپاتی ،بیماری شریانی، رتینوپاتی دیابتی و نفروپاتی دیابتی منجر می شود. داده ها در مورد اثرات CPAPدر مورد عوارض دیابت کمیاب است. از طرفی در مقایسه با بیماران با سازگاری ضعیف، عملکرد عصب بینایی در بیماران مبتلا به OSA شدید با درمان CPAP بهبود یافته است. در یک تحلیل تعقیبی از داده های حاصل ازمطالعات مربوط به نقاط انتهایی قلبی عروقی آپنه انسدادی که به تازگی انجام شده است ، خطر بالاتر پیامدهای نامطلوب را در بیماران دیابتی در مقایسه با بیماران غیر دیابتی، و اثر محافظتی CPAP بر حوادث قلبی عروقی مکرر فقط در بیماران دیابتی مبتلا به OSA با واکنش مثبت به درمان CPAP را مشخص کرد. به طور خلاصه، OSA ممکن است ناهنجاری های متابولیک را بدتر کند، و درمان OSA با پایبندی کافی می تواند نقش محافظتی ایجاد کند به ویژه اگر تغییرات در سبک زندگی و کاهش وزن به طور همزمان صورت گیرند. غربالگری OSA در بیماران دیابتی باید به طور سیستماتیک انجام شود، زیرا درمان با CPAP برای حداقل ۴ ساعت در شب می تواند عملی پیشگیرانه باشد، به ویژه زمانی که عوارض دیابت نیز وجود داشته باشد.
بیماری کلیوی
بیماری های کلیوی و OSA عوامل خطرساز مشترکی مانند فشار خون شریانی، دیابت، چاقی و سن بالا دارند. هر یک از این عوامل ممکن است سهم مستقلی در شروع و پیشرفت دیگری داشته باشد. OSA ممکن است کلیه را از طریق چندین مکانیسم تعاملی، از جمله هیپوکسمی متناوب شبانه، پیک های مکرر فشار خون شبانه، بیش فعالی سمپاتیک، بیش فعال سازی سیستم آنژیوتانسین رنین داخل کلیوی، استرس اکسیداتیو و التهاب سیستمیک و اختلال عملکرد اندوتلیال، به خطر بیندازد. از طرفی ارتباط بین هیپوکسمی شبانه و بیش فعال سازی سیستم رنین-آنژیوتانسین داخل کلیه به طور تجربی مشخص شده است. مطالعات اپیدمیولوژیک مقطعی به طور مداوم ارتباط بین OSA و ترشح آلبومین یا eGFR را گزارش نکرده است. پس از پیدا شدن ارتباط بین هیپوکسمی شبانه و بیش فعال سازی سیستم رنین-آنژیوتانسین داخل کلیه ، شدت هیپوکسمی شبانه یا شاخص آپنه/هیپوپنه با تغییرات کلیوی مرتبط گزارش شده است.این مطالعات از نظر طراحی، حجم نمونه، معیارهای نمونه گیری (بیماران)، آزمایشگاههای خواب، جمعیت عمومی و دیابت بهعنوان معیار ورود یا خروج، بسیار متفاوت بودند به طوری که نتیجهگیری قطعی از آنها دشوار است. در پی تحقیقات طولانی مدت نتایج سازگارتر و جالب تری نیز به دست آمده است. مطالعات منسجم ر در تایوان نشان داده است که شیوع بیماری مزمن کلیوی (هر مرحله ای) در بین OSA نسبت به گروه کنترل بیشتر است. با این حال، تمام این مطالعات فاقد اطلاعات پلی سومنوگرافی در مورد شدت OSA بودند. مطالعه طولانی دیگری بر روی بیمارانی که در یک آزمایشگاه خواب به کار گرفته شده بودند نشان داد که کاهش سریع در eGFR در میان افرادی که بیش از ۱۲ درصد از زمان خواب را با اشباع اکسیژن کمتر از ۹۰ درصد گذرانده بودند، بیشتر از افراد کم اکسیژن بود. در مقابل، یک مطالعه طولانی مدت بر روی گروه خواب مبتنی بر جمعیت شهر ویسکانسین هیچ تفاوتی در میزان کاهش eGFR بین افرادی که در ابتدا AHI بیشتر از ۱۵ را نشان می دادند و سایر افراد مشاهده نکرد. با این حال، هیپوکسمی شبانه با شدت کمتر در افراد مبتلا به آپنه خواب نسبت به جمعیت عمومی نتایج متفاوت تری را نشان داده است. اکثر مقالات در مورد اثرات درمان OSA بر عملکرد کلیه اثرات مثبت CPAP را نشان دادند. دو مطالعه کوچک دیگر روی افراد با GFR پایه بالا ، کاهش فیلتراسیون را به دلیل کاهش هیپرفیلتراسیون گلومرولی نشان داده است. از طریفی در دو مطالعه کوچک دیگر روی افراد با اختلال عملکرد کلیوی خفیف یا شدید، افزایش eGFR یا کاهش در کاهش eGFR را مشاهده شده است.
رینوپلاستی زیبایی یکی از ۵ جراحی زیبایی است که در سطح جهان انجام می شود. با رشد تقاضا برای جراحی بینی، یک نیاز مبرم برای تحقیق درباره بیمارانی که جراحی زیبایی بینی انجام داده اند دیده شده است. تا نه تنها درصد رضایت از نتیجه ظاهر بینی افزایش یابد، بلکه بیماری های مرتبط و اختلالات مربوط به سیستم تنفسی بینی هم رفع گردند. هدف از این ارزیابی بررسی کیفیت خواب و خطرات انسداد بینی و آپنه خواب در بیمارانی است که رینوپلاستی را با هدف زیبایی انجام داده اند. در این تحقیق بیماران از سن ۱۸ سال تا ۶۵ سال بوده اند و جراحی زیبایی بینی انجام داده اند. ما ۴۶ بیمار را مورد بررسی قرار دادیم. دو نفر از بیماران به دلیل قرار نرگفتن در رنج سنی از تحقیقات خارج شدند. نتایج اصلی و اندازه گیری هایی که از این تحقیقات به دست آمد؛ رینوسکوپی خارجی و ارزیابی هایی که بعد از آن انجام شد، مورد استفاده قرار گرفت. الگوی خر و پف این افراد هم مورد بررسی قرار گرفت.
از ۴۴ بیمار یا شرکت کننده، ۱۸ مورد یا ۴۱ درصد از آن ها مرد بودند و ۲۶ نفر یا ۵۹ درصد از آن ها زن بودند. ۸۲ درصد از بیماران کیفیت خواب مناسبی نداشتند. ۴۶ درصد از آن ها در طول روز خواب زیادی داشتند. احتمال بالایی وجود دارد که آپنه خواب انسدادی در ۲۷ درصد از آن ها دیده شود. البته مقایسات لازم بین گروه های مختلف انجام گرفته است. گروه های مختلفی که کیفیت خواب مناسب و یا ضعیفی داشته اند. در افرادی که کیفیت خواب ضعیفی داشته اند، احتمال بیشتری وجود داشت که آپنه خواب رخ دهد.
از ۴۴ بیمار یا شرکت کننده، ۱۸ مورد یا ۴۱ درصد از آن ها مرد بودند و ۲۶ نفر یا ۵۹ درصد از آن ها زن بودند. ۸۲ درصد از بیماران کیفیت خواب مناسبی نداشتند. ۴۶ درصد از آن ها در طول روز خواب زیادی داشتند. احتمال بالایی وجود دارد که آپنه خواب انسدادی در ۲۷ درصد از آن ها دیده شود. البته مقایسات لازم بین گروه های مختلف انجام گرفته است. گروه های مختلفی که کیفیت خواب مناسب و یا ضعیفی داشته اند. در افرادی که کیفیت خواب ضعیفی داشته اند، احتمال بیشتری وجود داشت که آپنه خواب رخ دهد.
نتیجه گیری
نتیجه ای که از این مطالعات گرفته شده است، درصد بالایی از افراد کیفیت خواب مناسبی نداشته اند. تمامی شرکت کننده ها که بیشتر در معرض آپنه خواب انسدادی بوده اند، در طبقه بندی افرادی قرار گرفتند که کیفیت خواب ضعیفی دارند. یک رابطه ای بین خطر آپنه انسدادی خواب و علائمی که بعد از جراحی بینی مشاهده می شود، دیده شده است.




۰ Comments